Kręgozmyk to schorzenie, które może zaskoczyć swoją złożonością oraz wpływem na codzienne życie pacjentów. To stan, w którym jeden z kręgów przesuwa się w stosunku do drugiego, najczęściej w odcinku lędźwiowym kręgosłupa, prowadząc do wielu nieprzyjemnych objawów. W miarę postępu choroby, problemy te mogą przerodzić się w poważne komplikacje, takie jak niestabilność kręgosłupa czy objawy neurologiczne. Zrozumienie przyczyn powstawania kręgozmyku, jego typów oraz skutków jest kluczowe dla skutecznej diagnostyki i leczenia.
Kręgozmyk
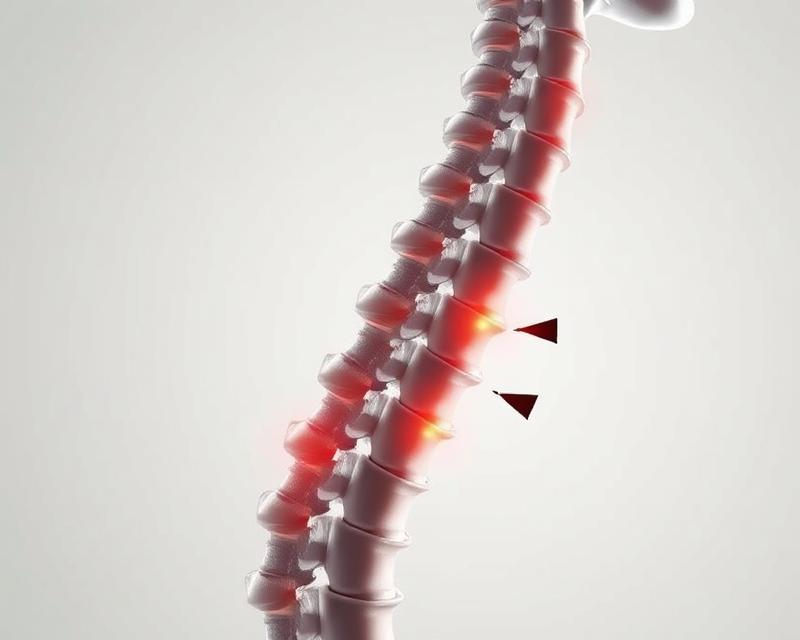
Kręgozmyk, znany również jako spondylolisteza, to schorzenie kręgosłupa, które polega na przesunięciu jednego kręgu względem sąsiedniego. Najczęściej dotyczy obszaru lędźwiowo-krzyżowego, zwłaszcza w rejonie połączenia L5/S1, gdzie występuje aż w 82% przypadków. To schorzenie jest postępujące i samo nie ustępuje, co może prowadzić do poważnych problemów zdrowotnych.
Osoby borykające się z kręgozmykiem często doświadczają niestabilności kręgosłupa, co skutkuje różnorodnymi objawami neurologicznymi. Wiele z nich odczuwa ból pleców oraz promieniowanie bólu do nóg. Dlatego wczesne rozpoznanie i odpowiednie leczenie tej dolegliwości mają kluczowe znaczenie dla uniknięcia dalszych komplikacji.
Przyczyny wystąpienia kręgozmyku mogą być różnorodne – obejmują zarówno czynniki wrodzone, jak i nabyte. Wyróżniamy kilka typów tego schorzenia:
- wrodzony,
- cieśniowy,
- zwyrodnieniowy,
- urazowy.
Każdy z tych rodzajów ma swoje specyficzne mechanizmy powstawania oraz objawy kliniczne. Diagnostyka opiera się głównie na badaniach obrazowych takich jak RTG czy MRI. Leczenie może mieć formę terapii zachowawczej lub interwencji chirurgicznych mających na celu przywrócenie stabilności oraz redukcję bólu pacjenta. Rehabilitacja po operacji jest niezbędna dla odzyskania pełnej sprawności fizycznej.
Dzięki odpowiedniemu podejściu terapeutycznemu możliwe jest skuteczne zarządzanie objawami związanymi z kręgozmykiem oraz znacząca poprawa jakości życia osób cierpiących na to schorzenie.
Co to jest kręgozmyk?
Kręgozmyk, znany również jako spondylolisteza, to dolegliwość polegająca na przesunięciu jednego kręgu względem drugiego. Najczęściej problem ten dotyczy odcinka lędźwiowego kręgosłupa, co prowadzi do niestabilności tego obszaru. W rezultacie kręgi mogą poruszać się w sposób niewłaściwy, co wywiera nacisk na nerwy i powoduje różnorodne dolegliwości.
W przypadku wystąpienia kręgozmyku mówimy o ześlizgnięciu się kręgów, co często skutkuje bólem w dolnej części pleców oraz nogach. Osoby borykające się z tym schorzeniem mogą także doświadczać zaburzeń czucia w kończynach dolnych. Ważne jest zrozumienie, że kręgozmyk to problem przewlekły; gdy raz się pojawi, nie ustąpi samodzielnie.
Termin „spondylolisteza” ma swoje korzenie w języku greckim i dosłownie oznacza „ślizganie się” kręgów. Najczęściej dotyka dorosłych i może być efektem różnych czynników, takich jak:
- urazy,
- degeneracyjne zmiany w obrębie kręgosłupa,
- obciążenia związane z aktywnością fizyczną.
Kluczowe jest zwrócenie uwagi na objawy związane z tą dolegliwością oraz jej potencjalne konsekwencje dla zdrowia pacjenta.
Jakie są przyczyny i typy kręgozmyku?
Kręgozmyk to schorzenie, które może mieć wiele źródeł i objawiać się w różnych formach. Przyczyny jego wystąpienia mogą być zarówno wrodzone, jak i nabyte. Wśród najczęstszych powodów wymienia się kręgoszczelinę, która zwykle dotyka młodszych pacjentów. Z kolei starsze osoby często zmagają się z chorobami degeneracyjnymi.
Możemy wyróżnić kilka rodzajów kręgozmyku:
- Kręgozmyk wrodzony – obecny od narodzin, często związany z anatomicznymi wadami rozwojowymi kręgów,
- Kręgozmyk cieśniowy – wynikający z osłabionych połączeń między kręgami, co prowadzi do ich niestabilności,
- Kręgozmyk zwyrodnieniowy – powiązany z procesami degeneracyjnymi tkanek u osób starszych,
- Kręgozmyk urazowy – wywołany urazami mechanicznymi, takimi jak złamania czy kontuzje,
- Kręgozmyk patologiczny – pojawiający się w wyniku innych stanów chorobowych wpływających na strukturę kręgów.
Każdy typ kręgozmyku ma swoje unikalne cechy oraz wymaga innego podejścia terapeutycznego. Dlatego kluczowe jest postawienie trafnej diagnozy oraz dobranie odpowiednich metod leczenia dla pacjenta cierpiącego na to schorzenie.
Kręgozmyk wrodzony
Kręgozmyk wrodzony to schorzenie, które wiąże się z nieprawidłowym rozwojem kręgosłupa, prowadzącym do jego niestabilności. Ta wada może być zauważona już w czasie ciąży i często występuje równocześnie z innymi wadami wrodzonymi. W przypadku kręgozmyku, nieprawidłowości w budowie kręgów mogą powodować ich przesunięcia, co z kolei wiąże się z bólem oraz ograniczeniem zakresu ruchu.
Deformacje kręgosłupa mogą występować zarówno w pojedynkę, jak i współistnieć z innymi problemami genetycznymi lub anatomicznymi. Objawy tego schorzenia różnią się między sobą i zależą od stopnia zaawansowania oraz miejsca występowania zmian. W bardziej skomplikowanych przypadkach może dojść do ucisku na rdzeń kręgowy lub korzenie nerwowe, co prowadzi do poważnych komplikacji neurologicznych.
Leczenie kręgozmyku zazwyczaj obejmuje:
- rehabilitację,
- regularne kontrolowanie stanu zdrowia pacjenta,
- przeprowadzenie operacji w celu stabilizacji kręgosłupa,
- przywrócenie prawidłowej funkcji ruchowej.
Wczesna diagnoza oraz odpowiednia interwencja są kluczowe dla poprawy jakości życia osób cierpiących na to schorzenie.
Kręgozmyk cieśniowy
Kręgozmyk cieśniowy to specyficzny rodzaj tej przypadłości, który najczęściej pojawia się w wyniku uszkodzenia części międzystawowej łuku kręgu. Zwykle dotyka sportowców oraz osoby prowadzące aktywny styl życia. Intensywne obciążenia kręgosłupa mogą prowadzić do poważnych uszkodzeń strukturalnych.
Główne przyczyny kręgozmyku cieśniowego zazwyczaj wynikają z urazów mechanicznych. Takie kontuzje mogą osłabiać lub przerywać więzadła i inne tkanki odpowiedzialne za stabilność kręgów. W efekcie jeden kręg może przemieszczać się względem drugiego, co często wywołuje ból oraz ogranicza ruchomość.
Osoby z tym schorzeniem mogą doświadczać nieprzyjemnych dolegliwości w dolnej części pleców oraz odczuwać sztywność. Dodatkowo mogą wystąpić objawy neurologiczne, które są konsekwencją ucisku na nerwy rdzeniowe. Diagnostyka opiera się głównie na badaniach obrazowych, jak tomografia komputerowa czy rezonans magnetyczny.
Leczenie kręgozmyku cieśniowego może przebiegać na różne sposoby:
- metody zachowawcze, takie jak fizjoterapia oraz stosowanie leków przeciwbólowych,
- w bardziej zaawansowanych przypadkach konieczne bywa przeprowadzenie operacji,
- rehabilitacja odgrywa również istotną rolę, ponieważ ma na celu przywrócenie siły mięśniowej i utrzymanie stabilności kręgosłupa.
Kręgozmyk zwyrodnieniowy
Kręgozmyk zwyrodnieniowy to rodzaj schorzenia, które rozwija się w wyniku degeneracji krążków międzykręgowych. Zazwyczaj dotyka osób w starszym wieku. Choroba ta jest ściśle związana z procesami degeneracyjnymi stawów oraz kręgosłupa, co prowadzi do osłabienia struktur podtrzymujących kręgi.
Objawy tego schorzenia mogą być bardzo różnorodne. Wiele osób skarży się na:
- ból dolnej części pleców,
- sztywność,
- ból promieniujący do nóg,
- drętwienie kończyn dolnych,
- trudności w poruszaniu się.
Długotrwałe siedzenie czy stanie potrafi zwiększać uczucie dyskomfortu.
Aby zdiagnozować tę dolegliwość, stosuje się zazwyczaj badania obrazowe, takie jak:
- rezonans magnetyczny,
- tomografia komputerowa.
Te metody pozwalają szczegółowo ocenić stopień degeneracji oraz przemieszczenia kręgów. Leczenie może obejmować różnorodne metody zachowawcze, takie jak:
- fizjoterapia,
- leki przeciwbólowe.
W bardziej zaawansowanych przypadkach niezbędne mogą okazać się interwencje chirurgiczne.
Kręgozmyk zwyrodnieniowy stanowi poważny problem zdrowotny, który wymaga odpowiedniego podejścia terapeutycznego oraz regularnej kontroli stanu zdrowia pacjentów.
Kręgozmyk urazowy
Kręgozmyk urazowy to poważny problem zdrowotny, który może wystąpić w wyniku bezpośredniego uszkodzenia kręgosłupa, na przykład podczas złamania łuku kręgu. Tego rodzaju kontuzje prowadzą do przesunięcia kręgów względem siebie, co często skutkuje intensywnym bólem oraz zakłóceniem funkcjonowania układu nerwowego.
Tego typu urazy najczęściej mają miejsce w wyniku:
- wypadków drogowych,
- upadków z wysokości,
- kontuzji podczas aktywności sportowych.
Objawy złamania łuku obejmują nie tylko silny ból pleców, ale również ograniczenie zakresu ruchu. W przypadku uszkodzenia struktur nerwowych mogą pojawić się dodatkowe objawy neurologiczne, które wymagają szczególnej uwagi.
W sytuacji podejrzenia kręgozmyku urazowego kluczowe jest szybkie przeprowadzenie diagnostyki obrazowej. Najczęściej wykorzystuje się:
- rezonans magnetyczny (MRI),
- tomografię komputerową (CT).
Te metody pozwalają dokładnie ocenić stan pacjenta. Leczenie uzależnione jest od stopnia urazu oraz jego wpływu na stabilność kręgosłupa i ogólny stan zdrowia osoby poszkodowanej. Może obejmować zarówno metody zachowawcze, jak i chirurgiczne interwencje.
Rehabilitacja po takich incydentach oraz odpowiednie działania mające na celu zapobieganie podobnym urazom są niezwykle istotne. Pomagają one znacząco zmniejszyć długofalowe konsekwencje zdrowotne związane z kręgozmykiem urazowym.
Kręgozmyk patologiczny
Kręgozmyk patologiczny, inaczej określany jako spondylolisteza patologiczna, to schorzenie, które powstaje w wyniku różnych procesów chorobowych wpływających na struktury kręgosłupa. Przyczyny mogą być różnorodne:
- nowotwory,
- infekcje,
- inne dolegliwości zdrowotne.
Te czynniki prowadzą do destabilizacji tego ważnego elementu naszego ciała.
W przypadku tej dolegliwości dochodzi do przesunięcia jednego kręgu względem drugiego. Takie przemieszczenie najczęściej jest efektem uszkodzeń tkanek otaczających kręgosłup. Związane z tym objawy mogą być bardzo uciążliwe; pacjenci często skarżą się na:
- ból pleców,
- osłabienie siły mięśniowej,
- problemy neurologiczne spowodowane uciskiem na nerwy rdzeniowe.
Aby postawić właściwą diagnozę dotyczącą kręgozmyku patologicznego, lekarze zazwyczaj kierują pacjentów na badania obrazowe, takie jak RTG czy MRI. Te metody pozwalają dokładnie ocenić stopień przemieszczenia oraz ustalić przyczyny problemu. W bardziej zaawansowanych przypadkach może być konieczna interwencja chirurgiczna. Rehabilitacja odgrywa tu również kluczową rolę – pomaga w przywróceniu sprawności ruchowej i łagodzeniu bólu.
Zrozumienie mechanizmów leżących u podstaw kręgozmyku patologicznego jest niezwykle istotne dla skutecznego leczenia oraz zapobiegania ewentualnym dalszym komplikacjom zdrowotnym.
Jakie są różnice między kręgozmykiem przednim a tylnym?
Kręgozmyk, zarówno przedni, jak i tylny, różni się przede wszystkim kierunkiem przesunięcia kręgów. W przypadku kręgozmyku przedniego górny krąg przemieszcza się do przodu w stosunku do dolnego, co zazwyczaj jest wynikiem defektu łuku kręgowego lub urazów. Osoby z tym schorzeniem często skarżą się na ból w dolnej części pleców oraz ograniczoną ruchomość.
Z kolei w kręgozmyku tylnym górny krąg przesuwa się ku tyłowi. Taki stan najczęściej związany jest ze zwyrodnieniem krążka międzykręgowego. Typowe objawy to radikulopatia, czyli ból promieniujący do nóg.
Warto również zauważyć, że oba rodzaje wymagają odmiennych metod leczenia:
- kręgozmyk przedni można leczyć poprzez stabilizację chirurgiczną lub rehabilitację,
- terapia dla kręgozmyku tylnego skupia się głównie na zachowawczym podejściu oraz poprawie funkcji ruchowych pacjenta.
Kręgozmyk rzekomy
Kręgozmyk rzekomy to stan, w którym nie występuje faktyczne przesunięcie kręgów. Mimo to, objawy mogą być myląco podobne do tych związanych z prawdziwym kręgozmykiem. W odróżnieniu od innych form, takich jak kręgozmyk wrodzony czy urazowy, w przypadku rzekomego zmiany anatomiczne są zazwyczaj minimalne lub wręcz nieobecne.
Osoby cierpiące na kręgozmyk rzekomy często skarżą się na:
- ból pleców,
- uczucie sztywności,
- dolegliwości neurologiczne, takie jak drętwienie kończyn,
- osłabienie mięśni.
Te symptomy mogą prowadzić do mylnych diagnoz i pomylenia stanu ze swoimi innymi rodzajami.
W procesie diagnostycznym niezwykle istotne jest przeprowadzenie odpowiednich badań obrazowych. Dzięki nim można wykluczyć rzeczywiste przesunięcia kręgów, co pozwala skoncentrować się na leczeniu objawowym oraz rehabilitacji bez konieczności stosowania operacji.
Zrozumienie różnic między kręgozmykiem rzekomym a innymi jego typami ma kluczowe znaczenie dla wyboru skutecznej terapii oraz poprawy jakości życia pacjentów.
Kręgozmyk istmiczny
Kręgozmyk istmiczny to specyficzny typ kręgozmyku, który rozwija się w wyniku uszkodzenia struktury kręgu w rejonie istmu. Tego rodzaju uszkodzenie prowadzi do niestabilności kręgosłupa, co może manifestować się różnorodnymi objawami klinicznymi. Często spotyka się go u młodych sportowców, zwłaszcza tych, którzy angażują się w dyscypliny wymagające intensywnego wysiłku dolnej części pleców.
Uszkodzenia kręgów związane z tym schorzeniem zazwyczaj są efektem przeciążeń mechanicznych lub kontuzji, które mogą wystąpić podczas wykonywania skomplikowanych ruchów. W miarę postępu choroby pacjenci mogą doświadczać takich objawów jak:
- ból pleców promieniujący do nóg,
- sztywność,
- ograniczona zdolność poruszania się.
Diagnoza opiera się na badaniach obrazowych, takich jak rentgen czy rezonans magnetyczny.
Leczenie kręgozmyku istmicznego może obejmować różne metody – od zachowawczych, takich jak rehabilitacja i fizjoterapia, po bardziej inwazyjne interwencje chirurgiczne w przypadkach zaawansowanych oraz przy poważnych symptomach. Ważne jest indywidualne podejście do każdego pacjenta oraz dokładna ocena jego stanu zdrowia w kontekście aktywności fizycznej i stylu życia.
Kręgozmyk dysplastyczny
Kręgozmyk dysplastyczny to wrodzony defekt, który obejmuje obszar między kością krzyżową a piątym kręgiem lędźwiowym. Najczęściej diagnozowany jest u dzieci i objawia się nietypowym kształtem oraz rozwojem tych struktur kostnych. Taki niedorozwój może prowadzić do problemów ze stabilnością kręgosłupa, a także zwiększać ryzyko wystąpienia innych rodzajów kręgozmyku w późniejszym życiu.
Objawy tego schorzenia często są mało zauważalne, lecz mogą nasilać się wraz z upływem czasu. Z tego powodu kluczowe staje się przeprowadzenie dokładnej diagnostyki oraz systematyczne monitorowanie postępu rozwoju dziecka. Leczenie zazwyczaj koncentruje się na:
- obserwacji,
- rehabilitacji,
- operacji w niektórych sytuacjach.
Dzieci z tym rodzajem problemu powinny regularnie korzystać z konsultacji ortopedycznych lub neurochirurgicznych. Takie podejście pozwala na zapewnienie im odpowiedniej opieki oraz zmniejszenie potencjalnych skutków zdrowotnych związanych z kręgozmykiem dysplastycznym.
Jakie są objawy i skutki kręgozmyku?
Objawy kręgozmyku rozwijają się stopniowo i mogą przybierać różne formy. Najczęściej spotykanym symptomem jest ból pleców, który nasila się podczas aktywności fizycznej oraz po dłuższym czasie spędzonym na siedząco lub stojąco. Osoby z kręgozmykiem lędźwiowym często mają trudności w wykonywaniu ruchów przeprostu.
W bardziej zaawansowanych przypadkach mogą wystąpić objawy neurologiczne. Pacjenci mogą odczuwać:
- niedowłady kończyn dolnych,
- drętwienia,
- osłabienie siły mięśniowej.
- chromanie – ból nóg występujący po dłuższym chodzeniu, który ustępuje po krótkim odpoczynku.
Jeśli kręgozmyk nie zostanie odpowiednio leczony, może prowadzić do znacznego obniżenia jakości życia. Pacjenci doświadczają przewlekłego bólu oraz ograniczonej ruchomości. W najcięższych przypadkach konieczne może okazać się leczenie chirurgiczne w celu przywrócenia stabilności kręgosłupa i złagodzenia objawów.
Jakie są objawy kręgozmyku?
Objawy kręgozmyku rozwijają się stopniowo i mogą mieć różnorodny charakter. Najczęściej występującym symptomem jest ból w dolnej części pleców, który często promieniuje do nóg, co może powodować dyskomfort podczas chodzenia. U młodszych osób zauważa się trudności w wyproście ciała, natomiast u seniorów typowym objawem jest chromanie – odczuwany ból nóg po dłuższym spacerze.
Ciekawostką jest to, że około 80% pacjentów z kręgozmykiem nie doświadcza żadnych objawów. Gdy jednak symptomy zaczynają się pojawiać, można także zaobserwować:
- sztywność pleców,
- skurcze mięśni,
- drętwienie lub mrowienie w stopach,
- ból przy pochylaniu się,
- trudności z poruszaniem się.
Warto zwracać szczególną uwagę na te sygnały i niezwłocznie skonsultować się z lekarzem w przypadku ich wystąpienia. Wczesna diagnostyka oraz odpowiednie leczenie są kluczowe dla poprawy jakości życia pacjentów.
Jakie są objawy neurologiczne związane z kręgozmykiem?
Zaawansowany kręgozmyk może prowadzić do różnych objawów neurologicznych, które są wynikiem ucisku na nerwy. Najczęściej pacjenci skarżą się na:
- niedowłady, które mogą dotykać zarówno kończyn dolnych, jak i górnych, w zależności od lokalizacji problemu,
- trudności w poruszaniu się, co znacząco utrudnia codzienne życie,
- nietrzymanie moczu, które ma ogromny wpływ na jakość życia chorego,
- zaburzenia czucia w kończynach, co objawia się mrowieniem lub drętwieniem.
Osoby z neurologicznymi symptomami związanymi z kręgozmykiem powinny jak najszybciej zgłosić się do specjalisty. Dokładna ocena stanu zdrowia oraz wdrożenie odpowiedniego leczenia są niezwykle ważne. Szybka reakcja może pomóc uniknąć dalszych komplikacji zdrowotnych i znacząco poprawić komfort życia pacjentów.
Jak wygląda diagnostyka i leczenie kręgozmyku?
Diagnostyka kręgozmyku rozpoczyna się od dokładnego wywiadu medycznego, który pozwala lekarzowi zrozumieć objawy oraz ich intensywność. Następnie przeprowadza się badania obrazowe, głównie rentgenowskie, które umożliwiają ocenę przesunięcia kręgów oraz stopnia zaawansowania schorzenia. W przypadku podejrzenia ucisku na struktury nerwowe lub wystąpienia problemów z kończynami dolnymi, specjaliści mogą skierować pacjenta na dodatkowe badania, takie jak tomografia komputerowa (TK) czy rezonans magnetyczny (RM).
Leczenie kręgozmyku zależy od jego nasilenia oraz objawów klinicznych. W sytuacjach łagodnych preferuje się metody zachowawcze, które obejmują:
- stosowanie leków przeciwbólowych i przeciwzapalnych,
- terapię fizyczną,
- wzmocnienie mięśni pleców i brzucha,
- poprawę ogólnej elastyczności ciała.
Gdy kręgozmyk jest bardziej zaawansowany lub dotychczasowe leczenie nie przynosi rezultatów, często rozważa się operację. Tego rodzaju interwencja może polegać na stabilizacji kręgów przy użyciu implantów lub innych nowoczesnych technik chirurgicznych.
Rehabilitacja po zabiegu stanowi kluczowy element całego procesu leczenia. Skupia się na:
- ćwiczeniach wzmacniających mięśnie przykręgowe,
- nauce prawidłowej postawy w codziennym życiu.
Dobre przeprowadzenie rehabilitacji nie tylko wspiera powrót do aktywności sprzed choroby, ale także pomaga zapobiegać nawrotom problemu zdrowotnego.
Jak przebiega diagnostyka kręgozmyku?
Diagnostyka kręgozmyku rozpoczyna się od szczegółowego badania klinicznego pacjenta. Lekarz zbiera istotne informacje dotyczące objawów, takich jak:
- ból pleców,
- osłabienie kończyn dolnych,
- trudności w poruszaniu się.
Następnie przeprowadza badanie fizykalne, które pozwala ocenić zakres ruchu i siłę mięśni.
Jednym z kluczowych narzędzi diagnostycznych jest zdjęcie RTG, umożliwiające wizualizację przesunięcia kręgów. Na podstawie tych obrazów lekarz może określić stopień nasilenia kręgozmyku oraz jego lokalizację. W przypadku podejrzenia bardziej skomplikowanych problemów neurologicznych lub uszkodzeń tkanek miękkich zaleca się wykonanie bardziej zaawansowanych badań obrazowych, takich jak:
- tomografia komputerowa (TK),
- rezonans magnetyczny (RM).
Te nowoczesne metody diagnostyczne dostarczają szczegółowych informacji na temat struktury kręgosłupa i mogą ujawnić uciski na rdzeń kręgowy lub nerwy.
Ważnym aspektem diagnostyki jest również monitorowanie objawów neurologicznych, które mogą sugerować postępujący stan schorzenia. Cały ten proces ma na celu nie tylko potwierdzenie wystąpienia kręgozmyku, ale także ustalenie najskuteczniejszej metody leczenia dla pacjenta.
Jakie są metody leczenia kręgozmyku?
Leczenie kręgozmyku można podzielić na dwie główne grupy: terapie zachowawcze oraz operacyjne.
Na początku zazwyczaj stosuje się metody zachowawcze. Obejmują one różnorodne podejścia, takie jak:
- odpoczynek,
- przyjmowanie leków przeciwbólowych,
- fizjoterapia.
Fizjoterapia koncentruje się na wzmacnianiu mięśni pleców i brzucha poprzez odpowiednio dobrane ćwiczenia. Głównym celem tych działań jest poprawa stabilizacji kręgosłupa oraz redukcja odczuwanego bólu.
W przypadkach bardziej zaawansowanego kręgozmyku, zwłaszcza w III i IV stopniu, często konieczne staje się leczenie chirurgiczne. W tym zakresie metody mogą obejmować:
- naprawę uszkodzonej cieśni,
- dekompresję nerwów,
- spondylodezę – procedurę, która polega na stabilizacji kręgów poprzez ich zespolenie.
Decyzja o wyborze konkretnej techniki opiera się na indywidualnych potrzebach pacjenta oraz stopniu zaawansowania schorzenia.
Skuteczność zarówno terapii zachowawczych, jak i operacyjnych wymaga ścisłej współpracy między pacjentem a lekarzem. Ważne jest również przestrzeganie zaleceń dotyczących rehabilitacji po zabiegach chirurgicznych, co ma kluczowe znaczenie dla dalszego procesu zdrowienia.
Jak wygląda operacja kręgozmyku?
Operacja kręgozmyku to skomplikowany zabieg, którego celem jest stabilizacja kręgosłupa oraz złagodzenie ucisku na nerwy. Proces zaczyna się od znieczulenia pacjenta. Następnie chirurg wykonuje nacięcie, aby dotrzeć do uszkodzonej części kręgosłupa.
W trakcie operacji często przeprowadza się dekompresję, co oznacza usunięcie tkanki naciskającej na nerwy. W pewnych sytuacjach lekarz może zdecydować się na zastosowanie zespolenia, czyli stabilizację kręgów przy użyciu metalowych implantów lub przeszczepów kostnych. Te działania mają na celu:
- przywrócenie prawidłowej funkcji kręgosłupa,
- zmniejszenie bólu.
Po zabiegu pacjent zazwyczaj spędza kilka dni w szpitalu pod stałą opieką medyczną. Rehabilitacja pooperacyjna trwa od 3 do 6 miesięcy i obejmuje różne formy terapii, takie jak:
- fizjoterapia,
- ćwiczenia wzmacniające.
Dzięki tym działaniom można poprawić mobilność i siłę mięśni wokół kręgosłupa.
Zabieg ten cechuje się wysokim wskaźnikiem sukcesu w redukcji objawów związanych z kręgozmykiem. Niemniej jednak warto mieć na uwadze możliwość wystąpienia powikłań oraz długi czas potrzebny do pełnego powrotu do sprawności.
Jakie są zasady rehabilitacji w przypadku kręgozmyku?
Rehabilitacja w przypadku kręgozmyku ma fundamentalne znaczenie dla powrotu do zdrowia. Jej głównym celem jest przywrócenie pełnej sprawności kręgosłupa oraz ochrona przed dalszymi uszkodzeniami. Ważne jest, aby program rehabilitacyjny był dostosowany do indywidualnych potrzeb pacjenta oraz etapu rozwoju schorzenia.
Najważniejszym aspektem rehabilitacji jest wzmacnianie mięśni stabilizujących kręgosłup. Ćwiczenia powinny być realizowane regularnie i pod okiem specjalisty. Na przykład:
- ćwiczenia izometryczne,
- stretching,
- ćwiczenia wzmacniające.
Te działania mogą znacząco wpłynąć na elastyczność i siłę mięśni, co z kolei poprawia stabilizację całego kręgosłupa.
Nie można też zapomnieć o terapeutycznych masażach, które odgrywają istotną rolę w procesie rehabilitacji. Dzięki nim możliwe jest:
- złagodzenie napięcia mięśniowego,
- poprawa ukrwienia tkanek,
- wspieranie regeneracji organizmu.
Dodatkowo, terapie ciepłem i zimnem pomagają w redukcji bólu i obrzęków.
Edukacja na temat prawidłowych nawyków posturalnych również ma ogromne znaczenie. Pacjenci powinni unikać ruchów mogących pogorszyć stan ich kręgosłupa. Znalezienie odpowiednich technik podnoszenia ciężarów czy komfortowego siedzenia ma kluczowy wpływ na zdrowie pleców.
Proces rehabilitacji powinien być stopniowy; zaczynamy od łagodniejszych ćwiczeń, a następnie przechodzimy do bardziej intensywnych form treningu w miarę postępów pacjenta. Regularne konsultacje z fizjoterapeutą są niezbędne dla monitorowania wyników i właściwego dostosowywania planu rehabilitacyjnego do zmieniających się potrzeb pacjenta.
Jakie są stopnie kręgozmyku?
Kręgozmyk klasyfikowany jest w pięciu stopniach według skali Meyerdinga, która ocenia stopień przesunięcia górnego kręgu względem dolnego.
- Stopień I: minimalne przesunięcie (1-25%), zazwyczaj objawy są łagodne, a leczenie często nie jest konieczne.
- Stopień II: przesunięcie wynoszące od 26 do 50%, może powodować umiarkowane bóle, zaleca się dokładniejszą obserwację oraz rozważenie ewentualnych interwencji medycznych.
- Stopień III: przesunięcie (51-75%), objawy stają się bardziej intensywne, decyzje dotyczące terapii stają się trudniejsze z uwagi na ryzyko pogorszenia zdrowia pacjenta.
- Stopień IV: zaawansowany kręgozmyk (76-100%), który może prowadzić do poważnych problemów neurologicznych i chronicznego bólu, często konieczna jest operacja.
Na każdym etapie kręgozmyku kluczowe jest dostosowanie terapii do specyficznych potrzeb pacjenta, aby zapewnić mu jak najlepszą opiekę.
Jak aktywność ruchowa wpływa na kręgozmyk?
Aktywność fizyczna odgrywa kluczową rolę w życiu osób z kręgozmykiem, jednak warto zauważyć, że ma ona swoje dwa oblicza. Z jednej strony, regularne ćwiczenia mogą znacząco poprawić ogólną sprawność oraz wzmocnić mięśnie wspierające kręgosłup. Dzięki temu można osiągnąć lepszą stabilizację tego ważnego elementu ciała. Z drugiej jednak strony, niektóre formy ruchu mogą nasilać ból związany z tym schorzeniem.
Na przykład intensywne treningi, takie jak:
- przysiady,
- podnoszenie ciężarów,
- bieganie.
powinny być zdecydowanie omijane. Takie działania mogą bowiem prowadzić do zaostrzenia objawów i zwiększenia dyskomfortu. Dlatego niezwykle istotne jest dobranie odpowiednich rodzajów aktywności, które będą dostosowane do indywidualnych potrzeb oraz stanu zdrowia danej osoby.
Zalecane są łagodniejsze formy ruchu, takie jak:
- spacery,
- pływanie,
- joga.
Te aktywności nie tylko poprawiają elastyczność i siłę mięśniową, ale również nie przeciążają kręgosłupa. Ponadto dobrze jest skonsultować się z fizjoterapeutą, który pomoże w opracowaniu właściwego programu rehabilitacyjnego oraz zestawu ćwiczeń idealnie dopasowanych do konkretnej sytuacji zdrowotnej pacjenta.